
集合近点的RAF近点检测尺——短篇综述
引言
RAF近点检测尺(RNPR)又称皇家空军(RAF)检测尺,是眼科和视光临床实践中经常使用的一种仪器,用于测量集合近点(NPC)和调节近点(NPA)。它也是研究用的标准测量工具,还可用于家庭视觉训练[1,2]。NPC的评估是常规眼科检查的一个重要部分,因为它是诊断和治疗集合不足的基础检查[3-6]。集合不足是一种非斜视性双眼疾病,是引起弱视的常见原因[7]。集合不足,影响全球约5%的人口,可能对健康相关的生活质量产生负面影响,可能对阅读和相关的近距离工作造成困难[8,9]。
集合不足治疗试验(CITT)组包含一项诊断集合不足的重要标准:NPC减少6厘米合并至少4个棱镜屈光度且视近大于视远的外隐性斜视、减弱的视近正融像性聚散(PFV)[10]。然而,大部分视光师认为NPC是诊断收敛不足的主要指标[11]。检测NPC具有重要临床意义,因此了解RNPR的设计、程序和优缺点,有助于NPC正确检测。
简史
RNPR最早是由J.C.Neely于1956年在文献中提及。它指出,RNPR最初是在20世纪50年代中期由英国提出的,目的是评估应征入伍执行日常文书职责人员的视觉能力。该仪器可用于评估视功能,如集合和调节,以及建立远近视敏度之间的联系[12]。在我国引进后,其用途得到了广泛的扩展,且作为首选的眼科仪器。除了英国和爱尔兰,它在亚洲也很受欢迎,包括不丹、印度和尼泊尔。RNPR由Haag-Streit®作为RAF双目测量仪销售。
RNPR的设计
视标滚筒(图1)
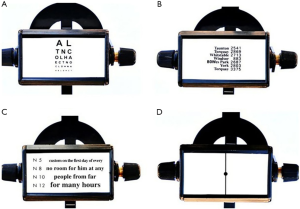
RNPR由一个旋转的四面立方体滚筒嵌于滑杆组成。滑杆连接于一个方形截面金属测量尺。每面都有不同的可调视标,为白色背景印有黑色图案,包括:
- 第1面:缩小版Snellen视力表。远距Snellen图缩小至实际尺寸的1/17,于35厘米处测量最为准确[13]。缩小版Snellen图在35厘米处所对的弧角为5分,与远距Snellen图在6米处所对的弧角相同;
- 第2面:部分邮政总局电话簿。一面由部分邮政总局电话簿组成(1956年左右)。
- 第3面:泰晤士报罗马字体。眼科医师[1951年]建议,标准阅读字体应为:(一)“泰晤士报罗马字体”;(二)“标准”间距;(三)使用5、6、8、10、12、14、18、24、36和48点的印刷尺寸;(四)记录近距为S5,S8等[14]。基于这些建议,一面由四行组成:N5、N8、N10和N12;
- 第4面:线点图。评估NPC的固定视标为垂直线中心的一个小黑点。
第1、2、3面测量NPA,第4面测量NPC。
方尺(图2)

支撑滚筒的方尺为50cm长。其长度方便阅读距离为40cm或更多的远视者的NPC和NPA的测量。此外,也更易于确定眼睛之间25夹角,通过一个测量尺末端的点,其中尺长23.3cm,末端链接有90度直角[12]。
平方尺的四边有不同的标记:(I)厘米增量的厘米刻度;(II)相应的等效屈光刻度;(III)预期年龄刻度;(IV)标志正常和异常集合的刻度。
面板
RNPR的面板(6厘米长)是附在测量尺的一端。由塑料制成,中心有一个V形凹槽,以容纳受试者鼻部。面板使得装置能够舒适地放置在受试者的脸颊上。四边立方体滚筒的外壳设计成这样,以便于测量值可以从滑块的最末端读出。面板使得RNPR的定位进一步远离眼睛平面。此测量误差通过将目标向前投影6厘米[12]。
NPC的测量流程
RNPR测量主观和客观NPC[15]。测量NPC的前提是患者的双眼性和正常的房间照明。
测量NPC时,直线上的圆点是标准视标。检查者拿着尺子,轻轻地把面板靠在受试者眼眶下缘。45度俯卧位时,RNPR测量NPC最准确[16]。医生需叮嘱患者凝视黑点,并以每秒约1±2厘米的恒定线性速率慢慢向患者的眼睛移动[17]。
当患者复视或者直到滑块被面板挡住时,主观破裂点即出现。当滑块缓慢撤回时,患者报告一个视标,即恢复注视。当检查者发现单眼或双眼偏离注视,或当双眼恢复注视时,即为破裂和恢复到双目视觉的客观标准。所有读数都精确到0.5厘米。
以往的研究表明,应重复测量NPC,以获得诊断集合不足的临床依据,但应重复检查的次数仍未达成共识。Wick[1987]和Mohindra等人[1980]提议NPC应重复4至5次,而Scheiman等人[2003]报告称,该测试应重复10次,以提供重要的临床依据[18-20]。NPC应该在评估开始时测量3次,在评估结束时测量2次,以检查疲劳[16]。许多患者在近距离工作几分钟后才出现症状。
优点和缺点
优点——为什么选择RNPR?
RNPR被认为是检测调节和集合的最佳实践方法,并形成了眼睛测试的规范流程,尤其是对于皇家空军和民航局来说[21]。临床医生一直使用RNPR,是因为它方便,而且没有新的仪器引入。此外,由于其可重复性,研究人员也经常使用它来测量集合和调节[7,12,22,23]。
RNPR的近距离不会影响NPC的测量。Hung等人的研究[1996]报道称,在模拟自然观看环境下,使用RNPR引起的相对近端调节和近端集合没有显著的临床意义[24]。这些优势可能是RNPR成为首选工具的原因。
RNPR的缺点
RNPR的设计使得面板向患者面部推进不超过5.5厘米,并使测量集合近点最多为5.5厘米。然而,许多研究表明,NPC的标准值低于RNPR的测量值。Maples等人[2007]证明为了大致区分有症状的儿童,NPC破裂点应该在5厘米或更小[25]。几位作者对双眼视力正常和集合不足的受试者进行了评估,并提出了NPC破裂点和恢复点的临界值分别为5 cm和7 cm[5,20,26]。此外,新近的研究使用NPC小于或等于6厘米作为集合不足的诊断标准[27-29]。为了克服RNPR无法精确测量小于5.5厘米的缺点,Paul Adler[2004]在保持其优点的同时,提出了一种简单且低成本的RNPR改进方案[4]。
滚筒一侧使用Meccano®部件加长,另一侧使用自制塑料加长件加长,使视标更接近5厘米。
RNPR是一种可调节的指标,检测NPC用于诊断集合不足的敏感性较低。Pang等人的研究[2010]对可调节靶点(RNPR)、透光器(TR)和带红色透镜(RL)的TR的NPC进行评估和比较,发现对照组的NPC平均破裂点(包括所有靶点)小于4.5。与RNPR相比,带红色透镜(RL)的TR具有更高的敏感性(100%)和特异性(88.9%),并建议在疑似集合不足的病例中使用RL[5]。因此,RNPR的可信度和可靠性仍存疑。
一直以来,我们认为RNPR获得的NPC测量是准确的。然而,一些研究表明,与其他手段相比,使用RNPR可使NPC偏远。Adler等人[2007]使用五种不同的视标评估NPC,发现当使用RNPR和小手电筒时,与铅笔尖、指尖和N5字母相比,NPC破裂点更远。他们的结论是,用自由空间中的视标来确定NPC会更准确,因为它与现实世界的情景相关[23]。同样,Siderov等人[2001]的结论是,在非老花眼人群中,与铅笔尖或指尖相比,RNPR使NPC更远,尽管作者认为其没有临床意义[17]。
使用RNPR测量NPC偏远的可能原因是面板给予面部的压力。接触会触发本体感觉反馈,提示目标比其实际距离更近,并且提供一种刺激以提前停止集合和调节,从而导致NPC偏远[23]。
一些研究报告称,NPC的破裂点与恢复点[17,20,21]不同。Alder等人[2007]报告称,与自由空间中的视标相比,安装在RNPR上的视标显著减小了NPC破裂和恢复之间的平均差异。相对差异对于集合不足的诊断十分重要,RNPL测量尺的使用使集合不足疑似病例的诊断变得困难[20]。此外,有人建议,在解释RNPR获得的结果时,应使用RNPR建立的NPC标准,对自由空间中使用的视标也是如此[23]。
目前没有最新研究来验证RNPR的使用,且该仪器的设计自20世纪50年代中期引入以来一直保持不变。然而,临床医生仍然选择使用RNPR。虽然没有证据表明为什么临床医生更喜欢使用RNPR,但其中一个原因可能是:假定只要面板与受试者的面部保持接触,测量的距离就是正确的。此外,如果视标在自由空间中使用,那么受试者或临床医生移动或晃动时出错的可能性很高。另一个可能的原因是大多数临床医生没有意识到RNPR的缺点。
结论
NPC是集合不足的首要诊断手段,而RNPR是测量NPC的惯用仪器。虽然RNPR有一些优点,但没有足够的证据来证实它的使用。越来越多新近研究指出了RNPR的不足,并提倡使用其他NPC测量仪器。重新评估和修改RNPR的设计,以克服其缺点,从而使RNPR更有效变得十分必要。同时,建议临床医生和研究人员在使用RNPR评估NPC时考虑其优缺点,并遵循RNPR本身的特点标准。
Acknowledgments
The author would like to thank Prof. Monica Chaudhry and Associate Prof. Gaurav Bhardwaj of Amity University Haryana, India for the guidance and support for the conduct of this review.
Funding: None.
Footnote
Conflicts of Interest: The author has completed the ICMJE uniform disclosure form (available at http://dx.doi.org/10.21037/aes.2017.02.05). The author has no conflicts of interest to declare.
Ethical Statement: The author is accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Open Access Statement: This is an Open Access article distributed in accordance with the Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0), which permits the non-commercial replication and distribution of the article with the strict proviso that no changes or edits are made and the original work is properly cited (including links to both the formal publication through the relevant DOI and the license). See: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Hashemi H, Nabovati P, Yekta AA, et al. Amplitude of accommodation in an 11- to 17-year-old Iranian population. Clin Exp Optom 2017;100:162-6. [Crossref] [PubMed]
- Abraham LM, Kuriakose T, Sivanandam V, et al. Amplitude of accommodation and its relation to refractive errors. Indian J Ophthalmol 2005;53:105-8. [Crossref] [PubMed]
- Adler P. Efficacy of treatment for convergence insufficiency using vision therapy. Ophthalmic Physiol Opt 2002;22:565-71. [Crossref] [PubMed]
- Adler P. RAF Near Point Rule modification. Ophthalmic Physiol Opt 2004;24:469-70. [Crossref] [PubMed]
- Pang Y, Gabriel H, Frantz KA, et al. A prospective study of different test targets for the near point of convergence. Ophthalmic Physiol Opt 2010;30:298-303. [Crossref] [PubMed]
- Rouse MW, Borsting E, Hyman L, et al. Frequency of convergence insufficiency among fifth and sixth graders. The Convergence Insufficiency and Reading Study (CIRS) group. Optom Vis Sci 1999;76:643-9. [Crossref] [PubMed]
- Westman M, Liinamaa MJ. Relief of asthenopic symptoms with orthoptic exercises in convergence insufficiency is achieved in both adults and children. J Optom 2012;5:62-7. [Crossref]
- Convergence Insufficiency Treatment Trial (CITT) Study Group. The convergence insufficiency treatment trial: design, methods, and baseline data. Ophthalmic Epidemiol 2008;15:24-36. [Crossref] [PubMed]
- Cooper J, Jamal N. Convergence insufficiency-a major review. Optometry 2012;83:137-58. [PubMed]
- Bade A, Boas M, Gallaway M, et al. Relationship between clinical signs and symptoms of convergence insufficiency. Optom Vis Sci 2013;90:988-95. [Crossref] [PubMed]
- Rouse MW, Hyman L, Hussein M. CIRS Group. How do you make the diagnosis of convergence insufficiency?: Survey Results. J Optom Vis Devel 1997;28:91-7.
- Neely JC. The R.A.F. near-point rule. Br J Ophthalmol 1956;40:636-7. [Crossref] [PubMed]
- Catford GV. Amblyopia: a comparison between distance and near vision. Br J Ophthalmol 1956;40:633-5. [Crossref] [PubMed]
- Law FW. Standardization of reading types. Br J Ophthalmol 1951;35:765-73. [Crossref] [PubMed]
- Scheiman M, Wick B. Clinical Management of Binocular Vision: Heterophoric, Accommodative and Eye Movement Disorders. 2nd ed. Philadelphia: Lippincott, Williams and Wilkins, 2002:13.
- Jones L, Eperjesi F, Evans B. Binocular vision evaluation in practice. Optom Today 1999;39:33-6.
- Siderov J, Chiu SC, Waugh SJ. Differences in the nearpoint of convergence with target type. Ophthalmic Physiol Opt 2001;21:356-60. [Crossref] [PubMed]
- Wick BC. Horizontal deviations. In: Amos J. editor. Diagnosis and management in Vision care. Boston: Butterworth-Heineman, 1987:473.
- Mohindra I, Molinari J. Convergence insufficiency: its diagnosis and management--part 1. Opt Mon 1980;71:38-43.
- Scheiman M, Gallaway M, Frantz KA, et al. Nearpoint of convergence: test procedure, target selection, and normative data. Optom Vis Sci 2003;80:214-25. [Crossref] [PubMed]
- Jiménez R, Pérez MA, García JA, et al. Statistical normal values of visual parameters that characterize binocular function in children. Ophthalmic Physiol Opt 2004;24:528-42. [Crossref] [PubMed]
- Parkinson J, Linthorne N, Matchett T. Subjective measurement of the near point of accommodation in pre/early literates. Am Orthopt J 2001;51:75-83. [Crossref] [PubMed]
- Adler PM, Cregg M, Viollier AJ, et al. Influence of target type and RAF rule on the measurement of near point of convergence. Ophthalmic Physiol Opt 2007;27:22-30. [Crossref] [PubMed]
- Hung GK, Ciuffreda KJ, Rosenfield M. Proximal contribution to a linear static model of accommodation and vergence. Ophthalmic Physiol Opt 1996;16:31-41. [Crossref] [PubMed]
- Maples WC, Hoenes R. Near point of convergence norms measured in elementary school children. Optom Vis Sci 2007;84:224-8. [Crossref] [PubMed]
- Hayes GJ, Cohen BE, Rouse MW, et al. Normative values for the nearpoint of convergence of elementary schoolchildren. Optom Vis Sci 1998;75:506-12. [Crossref] [PubMed]
- Bade A, Boas M, Gallaway M, et al. Relationship between clinical signs and symptoms of convergence insufficiency. Optom Vis Sci 2013;90:988-95. [Crossref] [PubMed]
- Scheiman M, Rouse M, Kulp MT, et al. Treatment of convergence insufficiency in childhood: a current perspective. Optom Vis Sci 2009;86:420-8. [Crossref] [PubMed]
- CITT-ART Investigator Group. Convergence Insufficiency Treatment Trialz - Attention and Reading Trial (CITT-ART): Design and Methods. Vis Dev Rehabil 2015;1:214-28. [PubMed]
(本译文仅供学术交流,实际内容请以英文原文为准。)
Cite this article as: Sharma IP. RAF near point rule for near point of convergence—a short review. Ann Eye Sci 2017;2:16.



